
Qué es la deshidratación y por qué ocurre
La deshidratación aparece cuando pierdes más líquidos de los que ingieres y tu cuerpo deja de funcionar como debe. Puede pasar por calor intenso y sudoración, por vómitos o diarrea, por fiebre o simplemente por no beber lo suficiente. Algunos fármacos (p. ej., diuréticos) también pueden favorecer que orines más y te deshidrates. En casos moderados a graves puede requerir líquidos por vía intravenosa (IV).
El agua es clave para regular la temperatura, transportar oxígeno, lubricar articulaciones y mantener el equilibrio de electrolitos (sodio, potasio). Cuando hace calor, tu cuerpo disipa el exceso de temperatura con sudor; si ese sudor no se repone, el nivel de agua baja y empiezan los síntomas.
Factores de riesgo habituales: calor y actividad física intensa, infecciones con fiebre o gastrointestinales, medicamentos que aumentan la diuresis y dos grupos especialmente vulnerables: niños (no siempre expresan la sed) y adultos mayores (suelen tener menor sensación de sed).

Factores de riesgo: calor, ejercicio, edad y enfermedades
Si trabajas al sol, entrenas al aire libre o tienes una infección, sube el riesgo. En mayores de 65 años y en bebés/niños hay que vigilar más de cerca la ingesta de líquidos porque pueden no “pedir agua” a tiempo.
Síntomas de deshidratación temprana (adultos) que no debes ignorar
Lo primero suele ser la sed. Si tienes sed, ya estás ligeramente deshidratado; no esperes a que “se te pase”. A esa señal la acompañan con frecuencia boca seca o pegajosa, orina menos frecuente y más oscura, fatiga y dolor de cabeza. Son avisos que responden bien a beber agua y, si sudaste mucho, a sumar electrolitos.
En mi caso, una jornada de trabajo bajo el sol empezó con sed persistente a la que no di importancia. La boca seca fue el siguiente aviso. Horas después, la orina pasó a amarillo muy oscuro y se volvió escasa: ahí me cayeron las fichas. Ese marcador visual es práctico y subestimado: si la orina oscurece, toca hidratarse ya.
Otros signos “blandos” que pueden llegar pronto: mareos leves, “niebla mental” o dificultad para concentrarse y calambres si perdiste electrolitos. Son síntomas comunes de la fase leve-moderada.
Sed persistente, boca seca y fatiga
Sed que no cede, boca seca y cansancio son el combo clásico. Si además hay dolor de cabeza, estás en terreno de deshidratación leve o moderada. Mi aprendizaje: no esperes a tener sed; bebe de forma programada cuando habrá calor o esfuerzo.
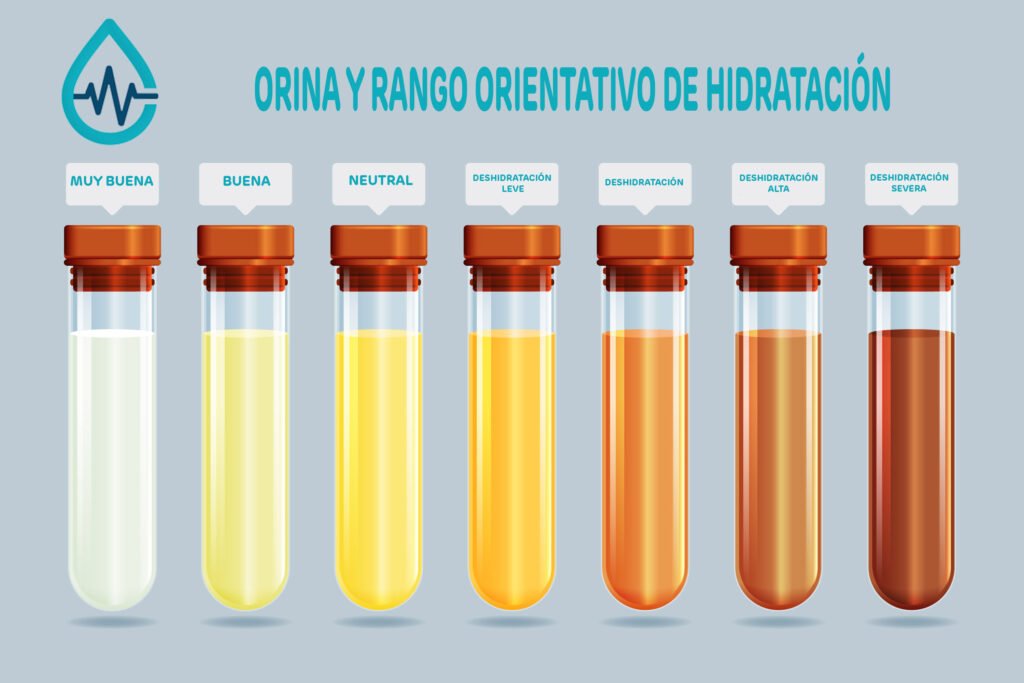
Orina oscura y escasa: el indicador más infravalorado
Como regla orientativa: orina pálida/“color paja” sugiere buena hidratación; oscura sugiere que falta agua. Si pasas horas sin orinar o el color vira a ámbar, sube la alerta.
Dolor de cabeza y “niebla mental”
El dolor de cabeza es muy frecuente y puede acompañarse de sensación de “estar lento”. Cuando me ocurrió, noté también mareos; si aparecen al levantarte, puede ser por una caída de presión (hipotensión ortostática). Si el mareo es intenso o se asocia a confusión, cambia el nivel de urgencia.
Cuando escala: deshidratación moderada a grave
La progresión típica incluye mareos al levantarte, debilidad, calambres, taquicardia, respiración rápida, irritabilidad o confusión, ojos hundidos, piel seca/arrugada y orina muy oscura o ausente. En mi episodio, intenté incorporarme rápido y perdí el equilibrio: señal de que ya no era algo leve. Ahí recurrí a suero oral y sorbos pequeños de agua, y en unas horas remonté.
Banderas rojas que obligan a atención médica inmediata: confusión, desmayo, piel roja, caliente y seca, fiebre alta, pulso muy rápido, convulsiones o ausencia de sudor (pensando en golpe de calor). En esos casos, llama a emergencias o acude a urgencias.
Mareos al levantarte, debilidad y calambres
Es una tríada que veo a menudo en trabajos al sol o entrenos largos. Si además notas latidos acelerados y respiro más rápido, te estás acercando al umbral de moderada a grave. No lo dejes pasar.
Taquicardia, respiración rápida y confusión (señales de urgencia)
Confusión, letargo, delirio, pérdida de conciencia o signos compatibles con golpe de calor son emergencia. Aquí no bastan sorbos de agua: se necesitan líquidos IV y monitorización.
Síntomas en niños y adultos mayores (qué cambia y cómo actuar)
En bebés/niños: lengua y labios secos, ojos hundidos, sin lágrimas al llorar, menos pañales mojados (p. ej., menos de 6/día en lactantes o nada en 8 horas en toddlers), fontanela hundida y, en casos graves, respiración rápida y extremidades frías. Vigílalos de cerca cuando hay fiebre, vómitos o diarrea.
En adultos mayores: la sensación de sed se atenúa con la edad y pueden olvidar beber. Si cuidas a alguien mayor, ofrécele líquidos regularmente y revisa color/frecuencia de orina; también pueden tener comorbilidades (diabetes, infecciones urinarias) que aumentan el riesgo.
Cómo confirmarlo en casa: auto-chequeos rápidos y errores frecuentes
No necesitas laboratorio para captar las señales iniciales (aunque los médicos usan analíticas de sangre/orina y exploración física). En casa, funciona este checklist práctico:
- Sed + boca seca.
- Orina: más oscura y menos frecuente de lo normal.
- Mareos al ponerte de pie.
- Dolor de cabeza, calambres o niebla mental.
Si varias casillas marcan “sí”, hidrátate de inmediato y revalúa en 30–60 minutos. Si hay confusión, debilidad extrema o desmayo, urgencias.
En consulta, tu proveedor puede medir presión arterial (incluida de pie), frecuencia cardiaca, turgor de la piel y pedir análisis para ver función renal y electrolitos.
Errores frecuentes:
- “Me hidrato más tarde”: no; si hay calor/esfuerzo, bebe antes y durante.
- “Solo agua siempre”: si sudaste muchísimo o tienes diarrea/vómitos, necesitas electrolitos.
- “Pastillas de sal”: evítalas por riesgo de complicaciones; mejor bebidas con electrolitos o suero de rehidratación oral.
Qué beber y cuánto: rehidratación paso a paso

Para casos leves, la mayoría mejora con agua y sorbos frecuentes; si hubo sudor intenso o pérdidas gastrointestinales, añade electrolitos (bebidas deportivas o sobres de rehidratación mezclados en agua). Evita alcohol y limita cafeína cuando estés corrigiendo la hidratación.
Recomendación práctica para actividad al aire libre (orientativa):
- Antes: 16–20 oz (≈ 475–600 ml) 1–2 horas antes de salir.
- Durante: 6–12 oz (≈ 175–350 ml) cada 10–15 min cuando estés fuera, ajustando por calor e intensidad.
- Después: al terminar, repón con 16–24 oz (≈ 475–700 ml).
Si el esfuerzo supera una hora o el calor aprieta, valora una bebida con sodio y potasio.
En mi episodio, lo que me “reseteó” fue suero oral + sorbos cortos de agua. Ese formato evita náuseas y ayuda a retener mejor el líquido cuando estás muy seco.
Agua vs bebidas con electrolitos: cuándo elegir cada una
- Agua: suficiente para paseos/actividades <1 hora en clima moderado.
- Electrolitos: si hay sudoración prolongada, calor intenso, diarrea/vómito o calambres.
- Evita alcohol y limita cafeína al rehidratarte; pueden empeorar la deshidratación.
S.O.S. calor: protocolo si trabajas al sol
- Planifica: sal ya hidratado y lleva botella de agua.
- Fracciona: bebe pequeños sorbos frecuentes (no esperes a la sed).
- Chequea orina: si oscurece, sube ingesta y busca sombra.
- Añade sales si sudas a chorros.
- Síntomas que escalan (mareos al levantarte, debilidad): detente, rehidrátate y refréscate; si hay confusión o piel caliente y seca, urgencias.
Prevención inteligente: antes, durante y después de la exposición al calor
La mejor estrategia es ganarle a la sed. Bebe a lo largo del día, elige agua en las comidas y lleva siempre una botella (añadir limón ayuda a beber más). Revisa el color de la orina: pálido/“paja” = ok; oscuro = toca beber.
Si eres activo al aire libre, recuerda las cantidades orientativas pre-durante-post de antes y contempla bebidas deportivas en tiradas largas. Yo, tras mi susto, no salgo sin botella, sobre todo si habrá sol.

Cuándo ir a urgencias (y qué esperar)
Busca atención inmediata si aparecen: confusión, delirio o desmayo, piel roja, caliente y seca, fiebre alta, pulso muy rápido, convulsiones, ausencia de sudor o no puedes retener líquidos por vómitos continuos. En urgencias pueden administrarte líquidos IV, monitorizar electrolitos y tratar la causa (p. ej., insolación, infección).
Preguntas frecuentes rápidas
¿Cuáles son los primeros síntomas de deshidratación?
Sed, boca seca, orina oscura, dolor de cabeza, calambres y sensación de cansancio.
¿La deshidratación causa mareos y dolor de cabeza?
Sí, son comunes. Si el mareo es al levantarte o hay confusión, sube el nivel de alarma.
¿Qué color de orina indica deshidratación?
Cuanto más oscura, más probable que falten líquidos; lo ideal es pálido/“paja”.
¿Qué es mejor: agua o bebidas con electrolitos?
Para esfuerzos cortos y clima templado, agua. Con sudor intenso o diarrea/vómitos, añade electrolitos o suero oral.
¿Cuándo debo llamar a emergencias?
Si hay confusión, desmayo, fiebre alta, piel caliente y seca, convulsiones o pulso muy rápido.
Conclusión
La deshidratación se previene y se revierte en fases tempranas con acciones simples: sorbos frecuentes, vigilar el color de la orina y no esperar a la sed. Mi propio episodio me recordó que, con calor y esfuerzo, planificar la hidratación vale más que cualquier “apaga-incendios”. Si las señales escalan o hay banderas rojas, urgencias.
